يتم إعطاء تشخيص مثل "ضعف تدفق الدم الرحمي المشيمي" للنساء الحوامل في كثير من الأحيان، ولكن لا يجد كل طبيب أمراض النساء الوقت الكافي لشرح ما هو عليه للأم الحامل. دعونا نكتشف في هذه المقالة سبب خطورة هذا الاستنتاج ولماذا تحدث اضطرابات في تدفق الدم الرحمي المشيمي.
يمتلك جسم المرأة الحامل نظامًا ثابتًا يسمح للطفل في الرحم بتلقي جميع العناصر الغذائية الضرورية. ويتكون الرسم التقريبي لهذا النظام من ثلاثة مكونات: “جسم الأم – المشيمة – جسم الجنين”. إذا تعطل أي جزء من هذه العلاقة، فإن ذلك يؤدي إلى مضاعفات في حالة ونمو الطفل مع مضاعفات متزامنة أثناء الحمل.
هناك ثلاثة مستويات من الضعف:
الدرجة الأولى، عندما يكون نمو الجنين مرضيًا، وتكون الاضطرابات غير خطيرة وتتعلق حصريًا بتدفق الدم في الرحم. في حالة عدم وجود استجابة من المتخصصين والعلاج المناسب، يمكن أن تستمر هذه المرحلة من 3 إلى 4 أسابيع في المتوسط وتنتقل إلى المستوى الثاني التالي. مقسمة إلى نوعين:
1أ) عندما تكون الدورة الدموية المشيمية للجنين طبيعية، ويلاحظ حدوث اضطرابات في تدفق الدم في الرحم. تتطور متلازمة تقييد نمو الجنين في حوالي 90٪ من الحالات.
1B) تتميز بالدورة الدموية الرحمية المشيمية الطبيعية، ولكن هناك مضاعفات في الدورة الدموية المشيمية للجنين. تتطور متلازمة تقييد نمو الجنين في حوالي 80٪ من الحالات.
| درجات المخالفة |
نسبة دوبلر يتحكم |
اتجاه العلاج | طريقة التوصيل |
|---|---|---|---|
| 1 |
ما يصل إلى 30 أسبوعًا - مرة واحدة كل ثلاثة أسابيع؛ 30-34 أسبوعًا - مرة كل أسبوعين؛ 35-40 أسبوعا - مرة واحدة في الأسبوع. إذا اشتبه طبيب التوليد وأمراض النساء في أن حالة الجنين قد ساءت، فسيتم إجراء قياس دوبليرومتري بشكل غير محدد |
القضاء على المضاعفات التي تصيب المرأة الحامل والتي ترتبط بمرض السكري وتسمم الحمل وأمراض أخرى. العلاج الإلزامي لقصور المشيمة. |
سيكون هناك دخول إلى المستشفى قبل الولادة في الأسبوع 37. تتم الولادة بشكل طبيعي مع ثقب اصطناعي مبكر للأغشية. |
| 2 | كل 3-4 أيام | يتم إرسال المرأة الحامل على الفور إلى المستشفى. يهدف العلاج إلى إنضاج رئتي الطفل، والقضاء على المضاعفات من جانب المرأة، واستعادة قصور المشيمة بشكل مكثف. | الولادة القيصرية باستخدام التخدير فوق الجافية. |
| 3 | في الديناميات | تحديد السبب وإجراء العلاج | يتم إجراء عملية قيصرية على الفور. إذا كان الحمل سابق لأوانه، فيتم اتخاذ القرار بناءً على رغبة الحامل |
يتم علاج اضطرابات تدفق الدم الرحمي المشيمي من الدرجة 1A بشكل شامل، بناءً على الأسباب التي أدت إلى حدوثه. الأدوية: أكتوفيجين، جينيبرال، كورانتيل، البنتوكسيفيلين وغيرها.
انتباه! تحتوي هذه المقالة على معلومات عامة فقط وليس المقصود منها أن تكون بديلاً عن نصيحة أحد المتخصصين المؤهلين.
المشيمة مسؤولة عن نقل التغذية والأكسجين من الأم إلى الجنين. بفضله، يتم توحيد نظامين الأوعية الدموية المعقدة. أحدهما يربط المشيمة بشرايين الرحم والآخر بالحبل السري. في هذه الحالة، تعمل المشيمة كحاجز يحمي الطفل من الفيروسات والمواد الضارة. يحدث أنه خلال الموجات فوق الصوتية، هناك انتهاك لتدفق الدم أثناء الحمل، مما قد يؤثر على نمو الطفل.
يحتوي هذا الاسم غير المعتاد على إجراء تشخيصي يحدد أي أمراض لتدفق الدم في الشرايين والأوردة. ونتيجة لذلك، يتم إنشاء مخطط دوبلر باستخدام معدات متخصصة، والتي تعرض فرق التردد بين الإشارة المرسلة والمنعكسة. يتم إجراء الدراسة في الوضع القياسي أو من خلال تعيين الألوان، أي أن حركة الدم عبر الشرايين يتم عرضها بالألوان. يتيح لك الخيار الأخير اكتشاف الاضطرابات الخفيفة في تدفق الدم الرحمي المشيمي بسرعة ودقة.

يتم إجراء قياسات الدوبلر أثناء الاستلقاء على ظهرك أو جانبك. في هذه الحالة، يمكن الحصول على نتيجة أكثر صدقا على الجانب، لأن النغمة تبدأ على ظهر العديد من النساء الحوامل، مما يثير أمراضا مختلفة. يقوم الأخصائي بتغطية المنطقة قيد الدراسة بالهلام ويبدأ بتحريك المستشعر فوقها.
توصف هذه الدراسة لجميع النساء الحوامل مع الفحص الأول (18-22 أسبوعًا) والثاني (32-34 أسبوعًا). ويمكن أيضًا إجراؤه في المراحل المتوسطة إذا تمت الإشارة إليه.
لتحديد الخلل في نظام تدفق الدم، يقوم الأخصائيون بإجراء الموجات فوق الصوتية باستخدام الموجات فوق الصوتية دوبلر للنساء. يتيح لك ذلك رؤية العيوب في الأوعية الدموية وتتبع كمية الأكسجين والمواد المغذية التي تصل إلى الجنين.

في كثير من الأحيان، تهتم الأمهات الحوامل بسبب حدوث مشاكل في تدفق الدم أثناء الحمل. الأسباب الرئيسية لهذه الحالة:
في الوقت الحالي، هناك ثلاث درجات من علم الأمراض. تنقسم الدرجة الأولى إلى نوعين فرعيين: 1A (ضعف تدفق الدم في الرحم والمشيمة) و1B (مشاكل في الدورة الدموية بين الجنين والمشيمة). وفي الدرجة الثانية تظهر مشاكل في كلا الجهازين (الرحم – المشيمة والمشيمة – الجنين). تُمنح الدرجة الثالثة للنساء اللاتي يعانين من مضاعفات خطيرة في الدورة الدموية.

يمكن تصحيح المرحلة الأولى من المرض بالأدوية، ونتيجة لذلك يولد طفل سليم. وفي حالات أخرى، هناك خطر الوفاة في الفترة المحيطة بالولادة.
إذا تم اكتشاف اضطراب في تدفق الدم أثناء حمل الطفل، فعادةً ما يقوم الأطباء بإجراء التشخيص أثناء الحمل، تحدث هذه الأمراض في كثير من الأحيان ويمكن أن تكون حادة أو مزمنة. يمكن أن يظهر الشكل الحاد فجأة، في أي لحظة، ونتيجة لذلك يعاني الجنين من نقص الأكسجة وقد يموت. هذا ممكن في حالة انفصال المشيمة المبكر أو احتشاء المشيمة أو جلطات الدم.
الشكل المزمن أكثر شيوعًا من الشكل الحاد. وعادة ما يحدث بعد 13 أسبوعًا ويظهر في الثلث الثالث من الحمل. ونتيجة لذلك، تحدث الشيخوخة المبكرة للمشيمة. اعتمادًا على شدة المرض، يمكن تعويض المرض أو عدم تعويضه أو تعويضه من الباطن أو حرج.
خلال مرحلة التعويض، يستمر الطفل في التطور بشكل طبيعي، حيث يتم القضاء على هذه التغييرات من خلال آليات الحماية للجسم الأنثوي. مع علم الأمراض اللا تعويضية، فإنه يتوقف عن التعامل مع المشاكل، ونتيجة لذلك يعاني الجنين من تأخر النمو وتؤدي المرحلة الفرعية من المرض إلى تأخير نمو الطفل، وكذلك إلى وفاته المحتملة. يعتبر الشكل الأكثر تعقيدًا هو قصور المشيمة الحرج. ولا يحدث ذلك في كثير من الأحيان، ولكن حدوثه يؤدي إلى وفاة الطفل الحتمية.
اعتمادا على نوع اضطراب تدفق الدم، قد تظهر أعراض مختلفة. لا تظهر المشيمة المعوضة بأي شكل من الأشكال، لذلك يتم اكتشافها فقط أثناء الموجات فوق الصوتية. في الشكل الحاد وغير المعوض، تظهر تغيرات في حركات الطفل: فهو يتحرك إما كثيرًا أو قليلًا جدًا. وفي هذه الحالة من المهم مراقبة هذا المؤشر (يجب أن يتحرك الجنين 10 مرات على الأقل في اليوم).

قد تشمل العلامات الإضافية بطء نمو البطن، أو نقص أو زيادة السائل الأمنيوسي. لن تتمكن من مراقبة ذلك بنفسك، لذلك تحتاج إلى زيارة الطبيب لمراقبة التغيرات في القياسات. يحدث أن ضعف تدفق الدم يصاحب تسمم الحمل - التسمم المتأخر أثناء الحمل. قد تشمل الأعراض الموجودة ارتفاع ضغط الدم وزيادة الوزن المفاجئة والتورم وإفراز البروتين في البول.
أخطر علامة على قصور المشيمة هي ظهور الدم من قناة الولادة المرتبطة بانفصال المشيمة. في هذه الحالة، فإن المساعدة الطبية الطارئة فقط سوف تساعد.
إذا كانت المرأة تعاني من زيادة أو ميل إلى تجلط الدم، فغالبا ما تعاني من اضطراب في تدفق الدم. أثناء الحمل، لا يمكن وصف العلاج إلا من قبل الطبيب، لأنه سيتعين عليك تناول أدوية خطيرة. الأدوية الأكثر شيوعًا هي كورانتيل وترينتال وهوفيتول. تعمل على تسييل الدم وتحسين حركته عبر الشرايين.
في أغلب الأحيان، يتم وصف "Curantil" للنساء الحوامل، والذي تم استخدامه في مجال التوليد لأكثر من 15 عاما. يتواءم الدواء مع مهامه بشكل مثالي - فهو يعمل على تطبيع الدورة الدموية بسبب تخفيفه، ويمنع تكوين جلطات الدم، ويساعد على تكوين أوعية دموية جديدة، ويحسن المناعة.

ومن بين الطلب أيضًا "Trental" - وهو دواء مشابه في تأثيره لـ "Curantil". ومع ذلك، فإن له مزايا خطيرة: الدواء لا يوسع الأوعية الدموية للقلب ويطلق المادة الفعالة بشكل مستمر لمدة 12 ساعة.
يحدث أن تعاني المرأة من اضطراب طفيف في تدفق الدم أثناء الحمل. يتم العلاج في هذه الحالة باستخدام "Hofitol" - وهو دواء يحتوي على مكونات معدنية ونباتية (على سبيل المثال، عصير أوراق الخرشوف الحقلية). له تأثير مدر للبول خفيف ولا يضر الكبد.
الدرجة الأولى من المرض تنطوي على تناول الأدوية التي تعمل على تحسين الدورة الدموية. سيقوم الأطباء أيضًا بإجراء قياسات دوبلر وتخطيط القلب الديناميكي. يجب إجراء البحث 1-2 مرات كل 7 أيام. إذا كانت الديناميكيات إيجابية، فستستمر المرأة في حمل الطفل حتى ولادته. إذا تفاقمت المؤشرات، فمن الضروري إجراء فحوصات يومية لمنع التغييرات التي لا رجعة فيها وإجراء عملية قيصرية طارئة في الوقت المناسب. مع نمو الجنين الطبيعي، يمكن أن تحدث الولادة بشكل طبيعي.
يمكن أيضًا علاج اضطرابات تدفق الدم في المرحلة الثانية أثناء الحمل. عادة ما يتم استخدام نفس الأدوية كما في الحالة الأولى، ولكن سيتم عرض المرأة على المستشفى. سيقوم الأطباء بمراقبة التغيرات في الجسم، وإذا لزم الأمر، إجراء الولادة المبكرة.
لا يمكن علاج الدرجة الثالثة بأي شكل من الأشكال، حيث تبدأ العواقب التي لا رجعة فيها في الظهور. في هذه الحالة، لا يخاطر المتخصصون بحياة الطفل ويصفون عملية جراحية طارئة.
يمكن لأي امرأة التأكد من أن طفلها يتطور وينمو دون مضاعفات. للقيام بذلك، سيتعين عليها مراقبة نظامها الغذائي: يجب أن تحتوي على الكثير من الفيتامينات والعناصر الدقيقة والبروتينات وغيرها من المواد المهمة. إذا كانت المرأة الحامل لا تعاني من الوذمة فيجب عليها شرب ما لا يقل عن لتر واحد من السوائل (يفضل الماء) يومياً.

من المهم جدًا التحكم في وزنك - فالزيادة عند حمل الطفل يمكن أن تصل إلى 10 كجم كحد أقصى. تحتاج بعض النساء إلى أدوية وقائية لتحسين الدورة الدموية بين الأم والجنين. سيمنع اضطرابات تدفق الدم أثناء الحمل. يجب أن نتذكر أنه سيتم إنقاذ حياة الطفل من خلال الطريقة الصحيحة لإدارة المخاض واستخدام الأدوية في الوقت المناسب.
لا تعرف معظم النساء عن اختبار مثل الدوبلر حتى الثلث الثالث من الحمل، ومنذ تلك اللحظة يصبح اختبار الدوبلر إجراءً شائعًا تمامًا للنساء الحوامل.
دوبلرهي إحدى طرق التشخيص بالموجات فوق الصوتية التي تسمح لك بتقييم شدة تدفق الدم في الأوعية المختلفة، على سبيل المثال، في أوعية الرحم والحبل السري. يكون الأمر أكثر إفادة بعد الأسبوع الثلاثين، ولكن إذا كانت هناك انحرافات أثناء الحمل (على سبيل المثال، إذا تأخر نمو الجنين)، فيمكن وصف الموجات فوق الصوتية دوبلر في وقت مبكر - بدءًا من الأسبوع العشرين.
يضمن تدفق الدم المشيمي الكافي الحمل الطبيعي. يمكن أن يؤدي ضعف تدفق الدم إلى تأخر النمو داخل الرحم (IUGR)، وبالتالي فإن السبب الرئيسي لوصف الموجات فوق الصوتية دوبلر أثناء الحمل هو على وجه التحديد التناقض بين حجم جسم الطفل و/أو أعضائه والأعراف.
ليس من الضروري أنه في حالة ضعف تدفق الدم، فإن الطفل سوف يتخلف عن النمو، ولكن خطر حدوث مسار غير موات للحمل يزيد بشكل كبير. حسنًا، والعكس صحيح، إذا كان هناك اشتباه في تأخر نمو الجنين، ولكن تدفق الدم ليس ضعيفًا، فهذا يشير في معظم الحالات إلى أن المرأة تحمل طفلاً منخفض الوزن ولكنه يتمتع بصحة جيدة.
يوصف الموجات فوق الصوتية دوبلر أيضًا من أجل:
إذا كان الجنين يعاني من مشاكل في القلب، يتم إجراء دوبلر مع تخطيط صدى القلب (CTG)، وهو ما يسمى تخطيط صدى القلب دوبلر.
في حالة قصور المشيمة الجنينية، يتم إجراء قياسات الدوبلر بشكل منتظم كل 2-3 أسابيع.
أيضًا، إذا ظهرت مضاعفات أثناء الحمل السابق، فقد يتم وصف الموجات فوق الصوتية دوبلر أثناء الحمل اللاحق.
يتم إجراء اختبار دوبلر عند النساء الحوامل وفقًا للمؤشرات، وهو ليس فحصًا إلزاميًا خلال المسار الطبيعي للحمل. ولكن في كثير من الأحيان في عيادات ما قبل الولادة، تخضع جميع النساء، دون استثناء، لموجات فوق صوتية دوبلر في الأسبوع 30-34 لتقييم حالة الجنين.
هذا الإجراء غير مؤلم وغير ضار لكل من الأم والجنين. مبدأ اختبار دوبلر هو نفس مبدأ الموجات فوق الصوتية العادية أثناء الحمل: يتم نقل مستشعر دوبلر خاص عبر البطن، وهو مجهز بجميع أجهزة التشخيص بالموجات فوق الصوتية الحديثة. ولذلك، فإن هذا النوع من البحث لا يتطلب إعدادا خاصا.
دوبلر– هذا هو التقييم البصري لتدفق الدم (عندما يلاحظ طبيب العيون صورة ملونة ورسومية لمنحنيات سرعة تدفق الدم من شاشة المراقبة).
تصوير الدوبلر- هذا هو نفس الدوبلر، ويتم تسجيل القراءات فقط على شريط من أجل مراقبة التغيرات (التحسن/التدهور) في تدفق الدم بعد العلاج.
شرايين الرحم (أ. الرحم دكسترا - اليمين و أ. الرحم سينيسترا - الشريان الرحمي الأيسر، على التوالي).يجب على الطبيب تحديد طبيعة تدفق الدم في كل من شرايين الرحم اليسرى واليمنى، لأنه مع تسمم الحمل يمكن أن ينتهك في شريان واحد فقط. وبالتالي، من خلال تقييم تدفق الدم في شريان واحد فقط، من الممكن إعطاء نتيجة خاطئة، مما سيؤثر سلبا على صحة الطفل والأم المستقبلية.
هناك نظرية علمية مفادها أنه إذا تعطل تدفق الدم في شريان رحمي واحد فقط (الأيمن بشكل أساسي)، فإن المرأة تكون أكثر عرضة للإصابة بالتسمم المتأخر (تسمم الحمل) مع كل العواقب السلبية.
مع تسمم الحمل، يتم انتهاك تدفق الدم في شريان الرحم أولا، ومع تفاقم الوضع، يتدهور تدفق الدم في شرايين الحبل السري. ولذلك، إذا تعطل تدفق الدم في شرايين الرحم، فمن الضروري تكرار الدوبلر بشكل دوري لمراقبة الحالة.
لتقييم تدفق الدم في شرايين الرحم، يتم حساب مؤشر المقاومة (IR أو RI).

في كثير من الأحيان، يتطور ارتفاع ضغط الدم الناجم عن الحمل بسبب ضعف تدفق الدم في الرحم. يقوم جسم الأم الحامل بزيادة ضغط الدم بشكل مستقل لزيادة تدفق الدم إلى الفضاء بين الزغابات. هكذا تساعد الأم الطفل دون أن تدرك ذلك. وبالتالي، فمن الضروري تحسين تدفق الدم وسوف يختفي ارتفاع ضغط الدم من تلقاء نفسه.
يحدث ضعف تدفق الدم في شرايين الرحم عندما تكون قيمة IR أو PI أو SDO أكبر من المعدل الطبيعي.
يجب أن يكون مؤشر النبض (PI) لشرايين الرحم ضمن الحدود التالية.
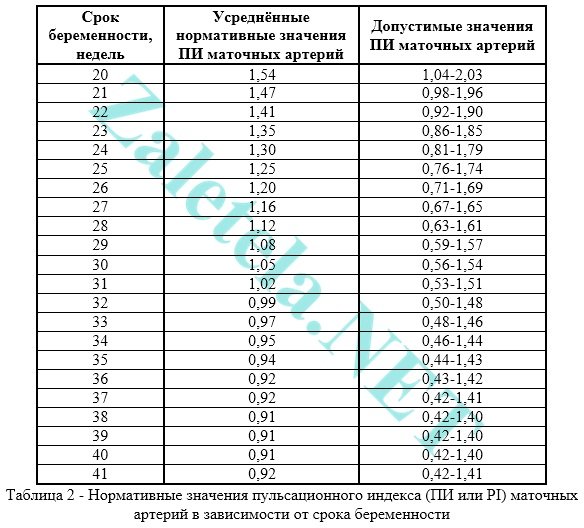
قد تختلف المؤشرات في الشريان الرحمي الأيمن والأيسر قليلاً عن بعضها البعض. وإذا كان كلا المؤشرين ضمن الحدود الطبيعية، فإن هذه الصورة لا تعتبر ظاهرة سلبية.
انحراف مؤشرات تدفق الدم عن القاعدة في شرايين الرحم في وقت واحديشير إلى انتهاك الدورة الدموية الرحمية. تتطلب هذه الحالة علاجًا محددًا - تحرك أكثر (اذهب للسباحة بانتظام أو مارس التمارين الرياضية للنساء الحوامل).
يشير انتهاك تدفق الدم في شريان رحمي واحد فقط إلى عدم تناسق تدفق الدم في الرحم. إذا سار الحمل بشكل طبيعي ونمو الطفل وفقًا للموعد المحدد، فإن المشيمة تقوم بوظائفها.
يجب أن تدرك أنه في الأسبوع 18-21 قد يكون هناك انقطاع مؤقت في تدفق الدم في شرايين الرحم. تفسر هذه الظاهرة بحقيقة أن العملية الفسيولوجية التكيفية لغزو الأرومة الغاذية الخلوية لم تكتمل بعد بالكامل. لذلك، إذا تم اكتشاف تشوهات في شرايين الرحم، فيجب إجراء فحص دوبلر بالموجات فوق الصوتية بعد 2-3 أسابيع، أي. مراقبة تدفق الدم مع مرور الوقت.
يجب أن تكون نسبة الانقباض إلى الانبساطي (SDR) في شرايين الرحم:

شرايين الحبل السري (أ. السري).للحصول على نتائج حقيقية، يجب إجراء الدراسة فقط أثناء راحة الطفل، وفقط عندما يكون معدل ضربات قلبه بين 120-160 نبضة في الدقيقة. بعد كل شيء، من الناحية الفسيولوجية، من المقرر أنه عندما يزيد معدل ضربات القلب، ينخفض \u200b\u200bالأشعة تحت الحمراء في شريان الحبل السري، والعكس بالعكس، عندما ينخفض \u200b\u200bمعدل ضربات القلب، يزيد الأشعة تحت الحمراء.
يجب قياس تدفق الدم في شرايين الحبل السري أثناء استلقاء المرأة الحامل على ظهرها! لا يمكن أن يكون تقييم شدة اضطراب تدفق دم الحبل السري موضوعيًا عندما تكون الأم الحامل في وضع "على جانبها الأيسر".
يجب أن يحتوي الحبل السري على شريانين وريد واحد. إذا كان هناك شذوذ (شريان الحبل السري الواحد)، فقد يعاني الجنين من نقص الأكسجين والمواد المغذية، ولهذا السبب يتخلف في الوزن والنمو. ولكن يحدث أن يتكيف الجنين مع مثل هذا الوجود ولا يعاني من نقص في المواد الضرورية. يولد هؤلاء الأطفال بوزن منخفض، لكنهم قابلون للحياة تماما. لذلك، إذا كان هناك شريان واحد في الحبل السري ولم يكن تدفق الدم فيه ضعيفا، فلا داعي للقلق. ولكن إذا كان هناك ضعف في تدفق الدم في شريان واحد، فيجب إجراء علاج للمرضى الداخليين لتحسين تدفق الدم، وإذا لزم الأمر، الولادة المبكرة (إذا تأخر نمو الجنين بشدة).
الطريقة الأكثر استخدامًا لتقييم طبيعة تدفق الدم في شرايين الحبل السري هي مؤشر المقاومة. يجب أن تكون القراءات في شرايين الحبل السري هي نفسها تقريبًا.
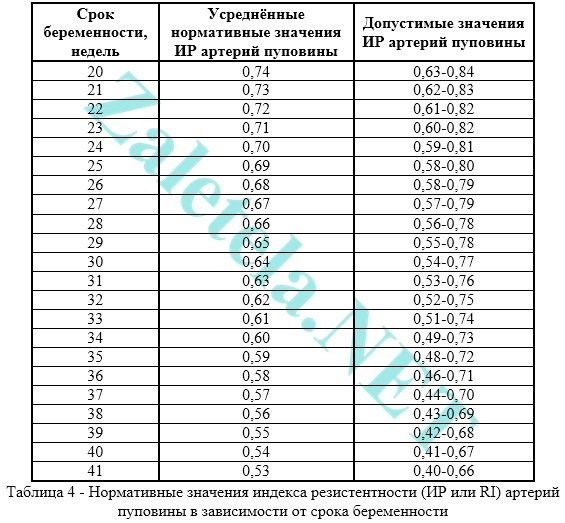
يحدث ضعف تدفق الدم في الحبل السري عندما تكون قيمة IR أو PI أو SDO في شرايين الحبل السري أعلى من المعدل الطبيعي.
يجب أن يفي مؤشر النبض (PI أو PI) لشرايين الحبل السري بالمعايير التالية:

تسجيل القيم الصفرية والعكسية لتدفق الدم الانبساطي أمر مرضي. وهذا يعني أن الجنين في حالة حرجة.
لم يتبق سوى 2-3 أيام من لحظة ظهور القيم العكسية الدائمة حتى وفاة الجنين، لذلك من الضروري إجراء عملية قيصرية في أسرع وقت ممكن من أجل إنقاذ حياة الطفل. وهذا ممكن فقط بدءًا من الأسبوع 28، عندما يكون الطفل قادرًا على الحياة.
نسبة الانقباض إلى الانبساطي (SDR) في شرايين الحبل السري:

إذا كان تدفق الدم في الحبل السري ضعيفا، فعادة ما يتأخر نمو الجنين. إذا لم يكن هناك تأخير في النمو الآن، ولكن تدفق الدم في الحبل السري ضعيف، فمن دون علاج، قد يعاني الجنين من تأخر في النمو.
الشريان الدماغي الأوسط للجنين (أ. الوسائط المخية).عندما يعاني الجنين، لوحظ ذلك زيادة في قيم PI وSDO والسرعة في SMA.

السرعة القصوى (المعروفة أيضًا باسم V max) في الشريان الدماغي الأوسط للجنين:

نسبة الانقباض إلى الانبساطي (SDR) للشريان الدماغي الأوسط:

الشريان الأورطي الجنيني.ويخرج من البطين الأيسر للقلب، ويمتد على طول العمود الفقري وينتهي في أسفل البطن، حيث ينقسم الشريان الأبهر إلى شريانين حرقفيين، اللذين يزودان ساقي الإنسان بالدم.
لا يمكن اكتشاف التشوهات في تدفق الدم في الشريان الأورطي إلا بعد 22-24 أسبوعًا من الحمل.
ضعف تدفق الدم هو زيادة قيم IR وPI وSDO. يعتبر حرجًا (يشير إلى وفاة الجنين). تسجيل القيم المنخفضة للغايةحتى اختفائهم الكامل.

التغيرات في الشريان الأورطي تميز شدة نقص الأكسجة لدى الجنين داخل الرحم.


نسبة الانقباض والانبساط (SDR) للشريان الأورطي الجنيني:

القناة الوريدية (DV).تتم دراسته مع تقييم دوبلر المعزز لتدفق الدم.
أثناء الدراسة، من الضروري عدم مراعاة حلقات الحركات التنفسية التي تشبه الفواق للطفل والحركة النشطة.
لا تستخدم المؤشرات لتقييم القناة الوريدية.
المعيار التشخيصي للحالة المرضية للجنين هو الوجود قيم تدفق الدم سلبية أو صفرخلال مرحلة الانقباض الأذيني. يتم تسجيل قيم صفر أو عكسية لسوء تغذية الجنين والعيوب الخلقية للقلب الأيمن والاستسقاء الجنيني غير المناعي.
حتى مع تدفق الدم الحرج في شرايين الحبل السري، ولكن مع الحفاظ على تدفق الدم في القناة الوريدية خلال مرحلة الانقباض الأذيني، فمن الممكن تمديد فترة الحمل حتى الوقت الأمثل للولادة.
الدرجة الأولى
1 درجة– اضطراب تدفق الدم في شرايين الرحم، بينما يبقى تدفق الدم في الحبل السري طبيعياً.
هذه الدرجة من اضطراب تدفق الدم ليست خطرة على الجنين.
العلاج الدوائي لهذه الحالة غير فعال. لا يزال الأطباء يصفون العلاج باستخدام Actovegin و Curantil. لا نرى بعضنا البعض في بعض الأحيان!
في الواقع، إذا كان تدفق الدم في شرايين الرحم ضعيفًا، فمن المستحسن المشي أكثر في الهواء الطلق (التنفس بعمق) + تناول الطعام بشكل صحيح + التحرك أكثر (المشي لمسافات طويلة، تمارين خاصة للنساء الحوامل، تمارين الصباح، اليوغا، سباحة). ولا تجلس على الكمبيوتر لساعات! هذا كل ما في العلاج.
1 ب درجة– اضطراب تدفق الدم في شرايين الحبل السري، ولكن ديناميكا الدم في شرايين الرحم طبيعية.
تتطلب هذه الدرجة من ضعف تدفق الدم استخدام أدوية تسييل الدم لتجنب تأخر النمو ونقص الأكسجة لدى الجنين.
في هذه الحالة، يوصف العلاج الذي يهدف إلى تحسين الدورة الدموية (دواء المشيمة المركبة، كورانتيل أو ترنتال). يوصف Actovegin كمضاد للأكسدة يعمل على تحسين إمدادات الأكسجين إلى الجنين.
يوصف أيضًا اختبار الدم لقدرة التخثر (مخطط التخثر). في حالة زيادة تخثر الدم، من الضروري تناول أدوية مميعة للدم أقوى من الكورانتيل (على سبيل المثال، الهيبارين أو منتج يحتوي على حمض أسيتيل الساليسيليك).
الدرجة الأولى من الاضطراب لا تؤدي إلى موت الجنين. يتم إجراء مراقبة منهجية لطبيعة تدفق الدم (كل أسبوعين) مراقبة "زائدة" لـ CTG للجنين (بعد 28 أسبوعًا من الحمل). بالإضافة إلى ذلك، تأكد من مراقبة ضغط الدم لدى المرأة الحامل.
الدرجة الثانية– اضطراب متزامن في تدفق الدم في شرايين الرحم وفي الحبل السري، والذي لا يصل إلى القيم الحرجة (عندما يتم الحفاظ على تدفق الدم في القناة الوريدية).
في هذه الحالة، من الضروري وصف العلاج الدوائي في المستشفى، حيث يتم توفير مراقبة حالة الجنين على مدار الساعة. من الضروري أيضًا مراقبة حالة تدفق الدم عن طريق إجراء Doppler + CTG كل يومين.
في الدرجة الثانية، تكون اضطرابات الدورة الدموية نادرة، ولكن قد تحدث حالات وفيات داخل الرحم.
الدرجة الثالثة– اضطرابات خطيرة في تدفق الدم في الحبل السري مع تدفق دم سليم أو ضعيف في شرايين الرحم. يُفهم الانتهاك الخطير على أنه تسجيل تدفق الدم الانبساطي العكسي أو غيابه على الإطلاق.
الدرجة الثالثة من الانتهاك تشكل خطراً على صحة الطفل، لأنه في نصف الحالات يحدث موت الجنين داخل الرحم. لذلك، إذا تم الكشف عن اضطراب تدفق الدم من الدرجة الثالثة، فمن الضروري إجراء عملية قيصرية بشكل عاجل لإنقاذ حياة الطفل، لأن العلاج في هذه المرحلة من الاضطراب لا يكون فعالاً.
يمكن أن تؤدي الولادة المحافظة (الطبيعية) من الدرجة الثالثة إلى وفاة الطفل في الفترة المحيطة بالولادة.
تبلغ تكلفة الموجات فوق الصوتية دوبلر في عيادة خاصة حوالي 1200 روبل.
المشيمة، أو "مكان الطفل"، كما يطلق عليها شعبيا، هي عضو معقد للغاية يعمل بمثابة "جسر" بين جسد الأم وطفلها الذي لم يولد بعد. يتطور في موقع غرس البويضة المخصبة في جدار الرحم، ويزود الجنين بالأكسجين والمواد المغذية طوال فترة الحمل. لذلك، حتى انقطاع طفيف في تدفق الدم في الرحم يمكن أن يسبب ضررا للطفل الذي لم يولد بعد.
من وجهة نظر بيولوجية، المشيمة هي نظام متعدد الوظائف. يشكل الحبل السري، الذي يربط الجنين بجسم الأم، نظامًا دوريًا واحدًا "الجنين الأم والمشيمة". ومع ذلك، فإن دم الأم والطفل لا يختلطان أبدًا، لأن المشيمة هي أيضًا مرشح طبيعي. يسمح للأكسجين والمواد المغذية والفيتامينات والعناصر الدقيقة بالدخول إلى جسم الطفل.
 مخطط موقع المشيمة
مخطط موقع المشيمة المهام الرئيسية لهذه الهيئة المؤقتة:
تحدث ولادة "مكان الطفل" بعد 20-30 دقيقة من ولادة الطفل. يتم دائمًا إرسال العضو الذي على شكل قرص، بالإضافة إلى ما تبقى من الحبل السري، إلى المختبر لفحصه. بعد كل شيء، يمكن أن تؤدي تشوهات المشيمة إلى أمراض مختلفة لدى الطفل حديث الولادة.
أي اضطرابات في الدورة الدموية بين الأم والجنين تشكل مصدر قلق بالغ لأطباء أمراض النساء والتوليد والمرأة الحامل نفسها. الأسباب الرئيسية لمثل هذه المشاكل في الدورة الدموية: 
لسوء الحظ، لا توجد مظاهر محددة لاضطرابات تدفق الدم الرحمي المشيمي. يمكن للمرأة الحامل أن تنتبه إلى حجم البطن - فالزيادة تحدث بشكل أبطأ، وحجم الرحم لا يتوافق مع عمر الحمل.
في الثلث الثالث من الحمل، قد تلاحظ الأم الحامل انخفاضًا في النشاط الحركي للجنين. ومع ذلك، من السهل ملاحظة جميع الأعراض الموصوفة أثناء الحمل الثاني والحمل اللاحق. Primigravidas ببساطة لا ينتبهون إلى الانحرافات البسيطة.
عند إجراء التشخيص، يعتمد الأطباء على التصنيف التالي لاضطرابات الدورة الدموية في نظام "الأم والمشيمة والجنين":
الأساس للوقاية من أمراض الجنين هو التشخيص والعلاج الدقيق في الوقت المناسب.
خيارات التشخيص الرئيسية:
يعد ضعف الدورة الدموية في المشيمة من أمراض التوليد الخطيرة التي لها تأثير مباشر على صحة الطفل الذي لم يولد بعد وأمه.

مضاعفات من المرأة الحامل:
كلما ظهرت مشاكل الدورة الدموية في وقت مبكر، كلما زاد الخطر الذي يتعرض له الطفل أثناء النمو داخل الرحم.
مضاعفات الجنين:
لا يوجد علاج محدد لقصور المشيمة الجنينية. مشاكل الدورة الدموية التي تم تحديدها أثناء الفحص بالموجات فوق الصوتية يجب أن تنبه الأم الحامل. يجب عليك اتباع توصيات طبيبك:
من الصعب علاج اضطرابات الدورة الدموية الموصوفة أعلاه، ولكن يمكن تحسين الوضع بشكل كبير من خلال اتباع توصيات الأطباء بعناية. في حالة عدم وجود ديناميات في حالة الجنين، يشار إلى الولادة بعد 32 أسبوعا.
هناك العديد من الأسباب التي تساهم في ضعف تدفق الدم أثناء الحمل. دعونا ننظر في العوامل الأكثر شيوعا التي تثير اضطرابات تدفق الدم.
يؤثر قصور المشيمة سلبًا على عمل المشيمة. يمكن أن تكون حادة أو مزمنة.
تعتمد الأعراض السريرية للـ PN على طبيعة المرض. يمكن أن يتطور شكل حاد من النقص في أي ثلاثة أشهر من الحمل.
هناك اضطراب في وظيفة تبادل الغازات في المشيمة، مما قد يؤدي إلى نقص الأكسجة لدى الجنين. يتطور الشكل الحاد بسبب انفصال المشيمة المبكر أو تخثر الأوعية الدموية.
يمكن العثور على أسباب ضعف تدفق الدم أثناء الحمل في الحالات المرضية التالية:

يمكن أن يكون سبب ضعف الدورة الدموية في الرحم زيادة الضغط والالتهاب الرئوي والعدوى داخل الرحم وعدم كفاية إمدادات الأكسجين إلى الجنين (نقص الأكسجة).
لتشخيص نظام تدفق الدم في ممارسة التوليد، يتم استخدام الموجات فوق الصوتية ثلاثية الأبعاد (دوبلر)، والتي يمكن من خلالها رؤية الأوعية الدموية في ما يسمى بالصورة ثلاثية الأبعاد (ثلاثية الأبعاد).
وبمساعدة طريقة التشخيص الحديثة هذه، هناك احتمال لتشخيص نزيف خلف المشيمة وتقييم تشوهات القلب من خلال مراقبة تدفق الدم.
هذه الطريقة لا غنى عنها، لأنه بمساعدتها يمكنك رؤية العيوب حتى في أصغر الأوعية الدموية التي تشكل الأوعية الدموية الدقيقة، ومراقبة تطور وتشكيل ديناميكا الدم داخل المشيمة، وكذلك التحكم في كمية الأكسجين والمواد المغذية التي يجب أن تدخل جسم الجنين.
لقد فتحت فرص جديدة للكشف المبكر عن مضاعفات الولادة، وإذا بدأ التصحيح أو العلاج دون إضاعة الوقت، فيمكن عملياً تجنب اضطرابات الدورة الدموية والأمراض المرتبطة بها.
مثل أي مرض آخر، فإن اضطراب كثافة العظام لديه عدد من الميزات في مظاهره. إذا كنت تعرف بالضبط علامات هذا الانحراف، فستتمكن المرأة من التعرف على المرض في المراحل المبكرة، مما سيسمح لها باستشارة الطبيب في الوقت المناسب. الخطر الرئيسي في المرحلة 1 أ من اضطراب تدفق الدم الرحمي المشيمي هو أن الجنين يعاني من جوع الأكسجين. يتعارض نقص الأكسجة هذا مع التطور الطبيعي لأعضائه الداخلية ويمكن أن يسبب الإجهاض أو تلاشي الحمل. يمكن التعرف على علم الأمراض من خلال التغييرات التالية:

عادة ما تظهر علامات ضعف كثافة المعادن في العظام من الدرجة 1أ في شكل اللا تعويض. ومع ذلك، في بعض الحالات لا توجد مظاهر لهذا المرض على الإطلاق. من الممكن معرفة وجوده فقط بعد الفحص التالي.
تعتمد مظاهر FPN على نوعها. مع تعويض قصور المشيمة الجنيني المزمن، لا توجد أعراض. امرأة تتعلم عن التشوهات أثناء الفحص بالموجات فوق الصوتية.
تتميز أشكال الأمراض اللا تعويضية الحادة والمزمنة بأعراض حادة. قد تلاحظ المرأة فترات من النشاط الحركي القوي للجنين، تليها فترات من الراحة الكاملة.
هناك معايير معينة بموجبها يجب أن تشعر المرأة الحامل التي يزيد عمرها عن 28 أسبوعًا بما لا يقل عن 10 حركات جنينية يوميًا. إذا كانت القراءات أقل، يجب على المرأة طلب المشورة من طبيب أمراض النساء.
قد تكون العلامات الإضافية لضعف تدفق الدم هي تباطؤ الزيادة في محيط البطن. من الصعب تحديد ذلك بنفسك، لذلك من الضروري زيارة عيادة ما قبل الولادة بانتظام، حيث يتم إجراء هذه القياسات بانتظام.
أخطر أعراض FPN هو الإفرازات المهبلية الدموية. قد يكون هذا علامة على انفصال المشيمة. هذه الحالة تتطلب عناية طبية عاجلة.
قيل سابقًا أنه خلال فترة الحمل، يمكن تشخيص اضطرابات تدفق الدم باستخدام الموجات فوق الصوتية دوبلر. إنه فحص بالموجات فوق الصوتية يمكنه اكتشاف أي تشوهات مرضية في تدفق الدم. عند تشخيص المرض، تتخذ المرأة الحامل وضعية أفقية على ظهرها أو جانبها. يقوم الأخصائي بإجراء الفحص باستخدام طريقة عبر البطن. عادة ما يتم وصف اختبار دوبلر مرتين:
يتم تحديد الاضطرابات المرضية لتدفق الدم في المشيمة من خلال فحص شامل، لكن الموجات فوق الصوتية، جنبًا إلى جنب مع قياسات دوبلر، تلعب دورًا كبيرًا في التشخيص. تسمح لنا هذه الطريقة بتحديد ليس فقط اضطرابات تدفق الدم، ولكن أيضًا المضاعفات الناجمة عنها.

توصف قياسات دوبلر في الحالات التالية:
اعتمادًا على مدى تعقيد العملية المرضية، يمكن ملاحظة الاضطرابات في الأوعية السرية أو الرحمية أو الجنينية. بناءً على نتائج الفحص، يتم تشخيص اضطراب تدفق الدم الرحمي أو المشيمي أو الجنيني.
يمكن الإشارة إلى الدورة الدموية غير النمطية في المشيمة من خلال علامات غير مباشرة مثل ترقق أو زيادة المساحة، وأعراض العدوى داخل الرحم والتغيرات في السائل الأمنيوسي.
التشخيص الرئيسي لاضطرابات تدفق الدم أثناء الحمل، في الوقت الحالي، هو فحص الدوبلر. للوهلة الأولى، تظهر التغييرات الأكثر أهمية في إحدى المراحل المبكرة من الاضطرابات بوضوح على الشاشة، حيث يوفر تصوير دوبلر صورة ملونة ويتمتع بدرجة عالية من الدقة من حيث وضوح الصورة.

إن تحليل تواتر الموجات فوق الصوتية المنعكسة من الأجسام المتحركة يجعل من الممكن تحديد سرعة تدفق الدم عبر الشرايين والأوعية السرية وكذلك الدورة الدموية داخل المشيمة.
ثم يتم فحص المؤشرات المأخوذة أثناء الفحص مقابل جدول البيانات المعيارية ويتم تسجيل النتيجة.
أكبر ميزة للموجات فوق الصوتية دوبلر، بالإضافة إلى سلامة الدراسة، هي التنبؤ الدقيق بأي شكل من أشكال التشوهات، واكتشافها في مرحلة لا يزال من الممكن فيها إنقاذ الجنين وعدم التسبب في ضرر لجسم الأم.
بالإضافة إلى الفحص بالموجات فوق الصوتية، تعتبر التدابير الكلاسيكية لتأكيد أو دحض علم الأمراض إلزامية:
إذا كان المرض خفيفًا (الدرجة الأولى)، فقد يصف الطبيب أدوية تعمل على تحسين الدورة الدموية.
يتم إجراء ديناميكيات حالة الجنين، أسبوعيًا، حتى تعود المؤشرات إلى طبيعتها، تخضع المرأة الحامل لقياسات الدوبلر وفحص نبضات قلب الجنين. وإذا استقرت المؤشرات فإن المرأة ستستمر في حمل الطفل.
وفي الدرجة الثانية، يتم إدخال الحامل إلى المستشفى وعلاجها تحت إشراف صارم من الطاقم الطبي. إذا تفاقمت الحالة، يتم إجراء عملية غير مجدولة.
أما الدرجة الثالثة فلا يمكن علاجها، إذ تبدأ تغيرات لا رجعة فيها في نمو الجنين. ولذلك، من أجل عدم المخاطرة بحياة الطفل، يصر الأطباء على إجراء عملية قيصرية فورية.
من المستحيل علاج اضطرابات تدفق الدم في الرحم، والعمل في اتجاه واحد فقط، أو القضاء على المشاكل عند ظهورها.

العلاج الكامل يشمل بالضرورة مجموعة من التدابير التي تهدف إلى:
يجب أن تهدف إجراءات الوقاية إلى تنظيم الظروف اللازمة للنمو الصحي والنمو داخل الرحم للطفل. وللقيام بذلك، يجب على المرأة:
الشيء الرئيسي هو زيارة طبيبك بانتظام واتباع توصياته.
لكي تلد طفلاً سليماً، يجب على المرأة الحامل أن تكون أكثر حذراً وأن تستمع إلى جسدها. حاول مراقبة نظامك الغذائي: يجب أن يكون مغذيًا وغنيًا وصحيًا.
يمكنك أيضًا تناول مجمعات الفيتامينات أو Ginipral، والتي ستقضي على نقص أي عنصر. حاول أيضًا شرب أكبر قدر ممكن من الماء النظيف - على الأقل 2 لتر يوميًا.
لا تنسي التحكم في وزن جسمك - أثناء الحمل يجب ألا يزيد وزنه عن 10 كجم.

إذا تعطل تدفق الدم الطبيعي، فقد يتم وضع المرأة على الحفظ. تذكر أنه لا ينبغي أن تصف العلاج لنفسك بناءً على نصيحة الأصدقاء أو المعلومات من الإنترنت.
وهذا سيؤدي إلى تطور مضاعفات خطيرة.
تهدف التدابير الوقائية إلى تحديد المجموعات المعرضة للخطر في الوقت المناسب بين النساء الحوامل. حاليا، لا توجد طريقة علاج موحدة لهذه الحالة. كقاعدة عامة، العلاج معقد ويهدف إلى استقرار الحالة لتجنب الولادة المبكرة.
ينصح الأطباء بالنوم على الجانب الأيسر، وغالبًا ما توصف الأدوية التي تحتوي على الأحماض الأمينية وATP والجلوكوز لتحقيق الاستقرار في عمليات التمثيل الغذائي. يمكن أيضًا التوصية بالأدوية التي تقلل من قوة الرحم وتطبيع الدورة الدموية وموسعات الأوعية والأدوية التي تقلل من تخثر الدم.
يمكن للطبيب فقط أن يصف العلاج، وفي بعض الأحيان يكون العلاج في المستشفى ضروريًا لإجراء الفحص الكامل والمراقبة والعلاج. إذا كان هناك تدهور كبير في تدفق الدم في المشيمة، يتم وصف عملية قيصرية طارئة.
لكي لا تواجه قصور المشيمة أثناء فترة الحمل، من الضروري إعادة النظر في نمط حياتك حتى أثناء التخطيط للحمل والقضاء على جميع المخاطر المحتملة.
يجب على كل امرأة ترغب في إنجاب طفل أن تتذكر أن حالة الأم تنتقل بالكامل إلى الجنين. لذلك، لكي يتطور الجنين دون مضاعفات، فإنه يحتاج إلى تكوين نظامه الغذائي من الأطعمة التي تحتوي على الحد الأقصى من الفيتامينات والعناصر الدقيقة والكبيرة، وكذلك غنية بالكمية المطلوبة من الكربوهيدرات والبروتينات والدهون.
إذا لم تكن المرأة الحامل منزعجة من التورم، فيجب أن يكون تناول السوائل على الأقل 1-1.5 لتر.
من المهم مراقبة التغيرات في وزن الجسم، لأنه بحلول نهاية الحمل يجب ألا يتجاوز زيادة الوزن 10 كجم.
هناك مجموعات معرضة للخطر تتطلب استخدام العلاج الوقائي الدوائي الذي يعزز تفاعل أجهزة الجسم بين الجنين والأم ويمنع خلل الدورة الدموية الرحمية المشيمية.
سوف تساعد الأساليب المعدلة لإدارة المخاض والعلاج الدوائي في تقليل معدلات المراضة والوفيات في الفترة المحيطة بالولادة بشكل كبير. ولكن لا يمكن استبعاد وجود خطر كبير لحدوث مضاعفات عصبية حادة.
خاصة بالنسبة إلى beremennost.net إيلينا جيركو